На инфекции половых путей. Однако не всегда это удается сделать, поэтому некоторые болезни могут проявляться уже непосредственно во время беременности.
Микрофлора влагалища имеет более 30 видов микроорганизмов. Подавляющее большинство из них составляют лактобациллы. Иные патогенные микроорганизмы составляют всего 5-10%. Если организм функционирует нормально, то даже патогенная микрофлора может не вызывать никаких заболеваний. Но когда иммунитет понижается или при каких-либо стрессах, эти условно патогенные микробы приводят к болезни.
Анализ на уреаплазму при беременности
Уреаплазмы тоже относятся к условно патогенным микроорганизмам. Это значит, что небольшое количество уреаплазм может присутствовать в организме, не нанося ущерба.
Но при беременности уреаплазма может обостряться. Это - угроза для плода и беременности. В течение последних лет все больше женщин слышат неутешительный диагноз - уреаплазмоз. Однако следует знать, насколько это заболевание может помешать рождению здорового ребенка.
Симптомы уреаплазмоза проявляются через 4 недели после попадания в организм. Однако если у мужчин это похоже на уретрит: та же боль при мочеиспускании, появление слизистых выделений, то у женщин могут наблюдаться только небольшие . Эти симптомы очень быстро проходят и, казалось бы, проблем не должно быть. Но, нужно помнить: вирус оседает во влагалище и просто ждет своего времени, когда организм немного ослабнет. Во время беременности иммунитет снижается, и в результате вирус прогрессирует.
Для диагностики уреаплазмоза современной медициной предусмотрена целая комбинация методов, выбор которых лежит на враче. Так, анализ на уреплазму при беременности может проводиться бактериологическим методом, а также методом полимеразно-цепной реакции (ПЦР).
Бактериологический метод предполагает взятие мазка у беременной со слизистой уретры, сводов влагалища и из церквильного канала. Предусмотрено также исследование утренней мочи - все это в комплексе позволит определить количество уреаплазм, а также устойчивость и чувствительность возбудителя к тем или иным лекарственным препаратам перед их назначением.
ПЦР (полимеразно-цепная реакция) является достоверным подтверждением наличия уреаплазм, ведь обнаруживает частицы ДНК возбудителя. Анализ на уреаплазму при беременности методом ПЦР также предусматривает взятие проб из влагалища, шейки матки и мочеиспускательного канала. И, хоть установить наличие в мазке уреаплазмы посредством ПЦР можно уже в течение пяти часов, однако, определить, в каких количествах они присутствуют, этот анализ не способен.
Как влияет уреаплазма на беременность?
Следует помнить, что уреаплазмоз может стать причиной прерывания беременности, причем, на ранних ее стадиях. Особенно, если заболевание впервые возникло во время беременности: формирование недостатков развития плода приводит к выкидышу в .
Если же заболевание возникло впервые во втором или третьем триместре беременности, то уреаплазмы могут привести к фетоплацентарной недостаточности - состояние, когда малышу не хватает кислорода и питательных веществ. В свою очередь, это также может стать причиной угрозы прерывания беременности. Опасность уреаплазм для беременности состоит еще и в том, что лечиться заболевание с применением антибиотиков в обязательном порядке. Как всегда предупреждают врачи, прием лекарственных препаратов во время вынашивания ребенка крайне нежелателен - антибиотики с большой долей вероятности могут негативно повлиять на плод и стать причиной выкидыша.
Уреаплазма при беременности: последствия
Последствия уреаплазмоза при беременности могут быть весьма непредсказуемыми и даже очень и очень серьезными. Известны, например, случаи, когда уреаплазмы вызывают воспаление матки и , являющиеся достаточно тяжелыми послеродовыми осложнениями.
Опасна последствиями уреаплазма и для малыша. Во-первых, существует риск развития внутриутробной инфекции плода. Однако, даже если заражения избежать удалось при беременности (плод относительно защищен от уреаплазм плацентой), то вот в момент прохождения по родовым путям инфицирование ребенка происходит практически в половине случаев. А это, в свою очередь, влечет за собой поражение различных органов и систем новорожденного, чаще всего - воспаление дыхательных путей.
Выкидыши при наличии уреаплазмоза во время беременности происходят по причине «рыхлости» шейки матки и размягчения наружного зева под воздействием уреаплазм. Но, вместе с тем, существует и еще один серьезный риск для матери, связанный с уреаплазмами: уреаплазмоз может привести к инфицированию матки и развитию в послеродовом периоде эндометрита - сложного и тяжелого гнойного осложнения.
Лечить ли уреаплазму при беременности?
Но не стоит прерывать беременность, если выявлено уреаплазмоз. Женщине поможет выносить ребенка правильное и своевременное лечение.
Лечить уреаплазмы нужно в любом случае, даже при беременности. Начинать это делать в зависимости от срока и особенностей протекания беременности. Если возникают осложнения или угроза выкидыша, то лечение надо начинать немедленно. Однако когда все нормально, то лечить уреаплазмоз врачи рекомендуют после 30-й недели. Это будет гарантировать, что на момент рождения малыша он не заразится уреаплазмами во время прохождения через родовые пути. В ином случае у новорожденных могут обнаружить уреаплазму в носоглотке, а у девочек — еще и на половых органах. Некоторые гинекологи настаивают, что лечить болезнь лучше с 20-22 недели беременности, тогда у малыша уже будут сформированы все органы. Каждый организм уникален, поэтому врач подбирает препараты индивидуально, руководствуясь протеканием конкретной беременности.
Обязательно надо лечиться обоим половым партнерам и во время лечения ограничить сексуальные контакты.
В конце хотелось бы добавить только одно. Уреаплазма при беременности - это не приговор для жизни вашего ребенка. Обращайтесь к опытному врачу, и вылечить уреаплазму без вреда для организма все же удастся.
Специально для - Марьяна Сурма
От Гость
Был выкидыш 8 недель стала искать причину уреоплазма 10*4, наверно все таки надо лечить и вовремя,очень жаль
От Гость
У меня была уреаплазма до беременности, во время беременности сдала анализ, показал 10 в 6 степени, сказали надо лечить, пропила с 24 недели антибиотики и вставляла свечи ректально, малыш родился здоровеньким, все хорошо, на нем не как не отразилось, хоть я и переживала очень, ходила консультироваться к 3 врачам, сказали лечить и что к 24 недели заканчивается основное развитие органов у ребенка и можно начать лечение, потом сдала повторно анализ, показал 10 в 4 степени, а 4-я как раз считается уже не высокой
От Гость
У меня была уреаплазма до беременности, и я ее даже лечила, но она все равно осталась. Затем незапланированно забеременнела и очень переживала по этому поводу, лечились разрешенными антибиотиками после 22 недели - анализ остался прежним, с тем же количеством. Зато после родов она у меня не обнаруживается... Вот так вот.
Интимная среда женского тела содержит множество бактерий и микроорганизмов, особенно в части микрофлоры влагалища. В своем нормальном состоянии эти вещества не представляют никакой угрозы.
Однако в процессе вынашивания ребенка сильно ослабевает иммунитет будущей роженицы. В связи с этим появляются уже патогенные инфекции, которые необходимо лечить. Уреаплазмоз у беременных не является исключением, и женщина становится не просто носителем инфекции, а относится к разряду заболевших.
О наличии данной инфекции в организме, которая может быть как у женщины, так и , можно и не подозревать. Первые причины болезни могут проявить себя после интимной близости. Это основной способ заражения. Как только в организме начинает снижаться иммунитет либо человек принимает антибиотики, возникает риск проявления болезни и причинения вреда здоровью.
Стоит отметить иные причины возникновения инфекции:
- быстрое снижение иммунитета;
- незащищенный половой акт;
- резкий гормональный сбой;
- частые простудные заболевания;
- аборт.
К основным признакам уреаплазмоза при беременности относится:
- появление выделений желтоватого оттенка;
- болевые ощущения;
- дискомфорт;
- неприятный запах;
- тянущие боли внизу живота.
Безусловно, при обнаружении уреаплазмоза во время беременности, необходимо комплексное обследование и назначение грамотного лечения. Любые инфекционные заболевания, проявляющие себя в усиленной форме во время вынашивания ребенка, могут быть опасны для плода.

Чем опасно заболевание для плода
Обнаружив уреаплазмоз при беременности, стоит знать: последствия для плода могут быть весьма плачевными. Особенно опасным периодом считается первый триместр, когда возникает угроза выкидыша или серьезных проблем при вынашивании.
Последствия от болезни происходят во время беременности и после нее. При своевременной сдаче анализов можно обнаружить проблему на ранней стадии ее проявления и назначить эффективное лечение.
Малыш может заразиться уреаплазмозом при беременности. Последствия при недуге могут быть нежелательными:
- гипоксия;
- повышенный тонус;
- разрыхление шейки матки;
- различные патологии;
- ранние роды или выкидыш;
- нарушение в развитии плода.
Не оказывает положительного влияния на их организм.
Важно! Несмотря на то, что заражение в утробе матери сводится к минимуму за счет плаценты, которая является главной защитой плода, малыш может инфицироваться от матери через родовые пути.
Осложнениям может подвергнуться вся мочеполовая система беременной, а также почки и их репродуктивные функции. При распространении заражения на матку женщина может оказаться бесплодной.
Ранее, при обнаружении уреаплазмоза при беременности, последствия для ребенка считались настолько серьезными, что это считалось поводом для прерывания беременности. При инфицировании плода его развитие может остановиться. Данное заболевание является благоприятной средой для развития других инфекций.
Необходимо систематически контролировать количество уреаплазмы во время беременности, чтобы поддерживать норму и исключить развитие болезни.
Современная медицина позволяет выносить здорового малыша и появиться ему на свет путем проведения естественных родов даже при обнаружении уреаплазмы.
Первый триместр считается самым опасным. Если заражение произошло в этот период, то еще не до конца сформировавшаяся плацента может не защитить ребенка. Это грозит попаданием инфекции в кровь плода, что будет являться основной причиной развития патологий.
Если вовремя назначить , то можно помочь организму матери защитить своего малыша. Чего нельзя сказать о самом женском организме. В первую очередь будет страдать шейка матки. Ее возможное разрыхление и преждевременное раскрытие приводит к началу отторжения плода.
На ранних сроках может случиться выкидыш, а на поздних – преждевременные роды. Врачи могут помочь с этой проблемой, контролируя процесс поведения шейки матки, чтобы она начала открываться только в назначенный срок.

Как лечить инфекцию при беременности
Диагностировать уреаплазмоз у женщин, определить симптомы и назначить вовремя лечение можно путем проведения бактериологического посева. Однако такие анализы свидетельствуют лишь о присутствии в организме беременной женщины бактерий уреаплазмы. От гинеколога требуется дача направления на сдачу дополнительных анализов.
Обнаружить опасность для организма женщины можно при помощи следующих исследований:
- ДНК-диагностика или метод полимерной цепной реакции;
- метод иммунофлуоресценци.
И тот, и другой способ позволяют обнаружить бактерии в определенной области, где наблюдается очаг их размножения.
Безусловно, лучше проводить все анализы перед планированием беременности. Но если женщина уже обнаружила у себя данное заболевание и интересуется, можно ли забеременеть при уреаплазмозе, то этот фактор не исключает появления двух полосок на тесте. Однако именно в первом триместре возникает угроза выкидыша или неправильного развития плода.
Если же произошло во время вынашивания ребенка, то нужно понимать, что полностью вылечить уреаплазмоз не получится, ведь для этого необходим прием сильнодействующих антибиотиков. Такое лечение при беременности недопустимо.
Терапия заболевания будет основываться на проведении щадящих методов, позволяющих удерживать протекание инфекции в стабильном состоянии, а именно:
- спринцевание;
- подмывание;
- ванночки с фурацилином (две таблетки, разведенные в теплой воде);
- лекарственные травы в виде настоя ромашки, календулы, череды или чабреца;
- витамины и иммуностимулирующие препараты.
Все эти методы оказывают противовоспалительное и антимикробное действие.

Весь комплекс лечения протекает по следующему алгоритму:
- назначение противомикробных препаратов;
- выписывание средств для восстановления иммунной системы организма;
- препараты для восстановления микрофлоры кишечника и влагалища.
В индивидуальном порядке назначается диета и выписываются свечи. Дополнительные лабораторные анализы назначают каждый месяц, чтобы контролировать уровень бактерий в организме и оценивать их реальный вред на организм женщины.
Важно! Ни в коем случае нельзя назначать себе прием лекарственных средств. Делать это может только врач. Определенный препарат может быть разрешен в конкретном триместре беременности, иначе можно нанести вред плоду.
Чтобы получить возможность забеременеть после лечения инфекции, нужно заняться своим здоровьем как можно раньше. Легко победить недуг можно при раннем выявлении болезни и назначении правильных препаратов.
Для предотвращения заражения уреаплазмозом нужно придерживаться некоторых правил:
- не вести беспорядочную половую жизнь;
- если партнер не постоянный, то обязательно использовать презерватив;
- при оральном сексе обязательно прополаскивать рот раствором фурацилина.
Таким способом женщина обезопасит свой организм от нежелательных болезней, передающихся половым путем, сможет забеременеть и выносить здорового малыша.
Уреаплазма, как и хламидия, и микоплазма – простейшее, которое вызывает инфекцию моче-половых путей, которые присутствуют у многих женщин, но чаще протекают скрыто. Уреаплазма при беременности может обострятся, становясь угрозой для плода и сохранения беременности. Поэтому желательно на все инфекции обследоваться и пролечиться до наступления беременности – большое количество проблем просто будет снято.
Лечение уреаплазмы при беременности
Но если все-таки уже при наступившей беременности у женщины находят уреаплазму – лечиться надо, так как эти существа могут стать причиной выкидышей и преждевременных родов, инфицировать плодные оболочки, а после родов и саму матку, приведя к эндометриту – тяжелому гнойному осложнению, а также инфицировать ребенка в момент родов при прохождении через родовые пути, что вызывает поражение различных органов младенца. Анализы на уреаплазмы – взятые из цервикального канала мазки, и полимеразно-цепная реакция (ПЦР – реакция), которая является единственно достоверным подтверждением наличия болезни, поскольку обнаруживает части ДНК уреаплазмы.
Уреаплазма – причина невынашивания беременности
Причиной выкидышей, а позже преждевременных родов при уреаплазмозе становится тот факт, что пораженная уреаплазмой шейка матки становится рыхлой, наружный зев размягчается, так часто возникает истмико-цервикальная недостаточность – открытие шеечного зева раньше времени и следующее за этим преждевременное изгнание плода. Наложение швов на шейку и какие-то другие методы сохранения беременности, конечно, помогают, но лучше, чтобы всю беременность шейка матки все-таки была закрыта.
Этапы лечения уреаплазмы при беременности
Антибактериальное лечение проводится не в первые недели беременности, а лучше с 20-22 недель – когда все основные органы и системы плода будут сформированы и не возникнет под влиянием препаратов пороков развития. Когда-то обнаружение уреаплазмы во время беременности было показанием для прерывания ее – настолько опасным считалось действие возбудителя на плод. Сейчас считается, что фето-плацентарный барьер предохраняет развивающийся плод от прямого воздействия простейшего, хотя теоретически оно считается возможным. Широкий спектр возможностей в плане подбора антибактериальной терапии сделал возможным выбор «специального антибиотика для беременных», как часто говорят врачи, хотя, конечно, утверждение это надо воспринимать с долей критики – ребенку нежелательно ничего, никаких медикаментов, и только большая опасность «нелечения» заставляет идти на риск.
На что обратить внимание при уреаплазме при беременности?
Обычно вместе с одним антибактериальным препаратом при уреаплазмозе назначаются общеукрепляющие, витамины, различные свечи с целью профилактики вторичной инфекции, а также препараты типа линекса для профилактики дисбактериоза. Вообще-то эти правила едины при всякой терапии антибиотиками, хотя так назначают не всегда.
При нелеченном уреаплазмозе, или его неэффективном лечении ребенок после рождения должен быть обследован, и если выявится заражение уреаплазмозом – пролечен специальными методиками, которые разработаны и существуют. Ну и напоминание – при всех половых инфекциях лечение проходят оба половых партнера и применяют защищенный секс – иначе будут заражать друг друга бесконечно и все усилия пойдут впустую.
Уреаплазма - это особенный микроорганизм, который занимает промежуточное положение между вирусами и бактериями. В медицинской среде отношение к нему постоянно меняется. На данном этапе уреаплазма относится к группе условно-патогенных возбудителей. Это значит, что при хорошем иммунитете его активность подавляется, болезнь не возникает. Но в благоприятных условиях микроорганизм способен вызвать воспаление. Уреаплазма при беременности может нести особые риски для женщины. В каких случаях требуется лечение, а когда в нем нет необходимости?
У женщин в мазках могут обнаруживаться два типа микроорганизмов: уреаплазма уреалитикум (Ureaplasma urealyticum) и уреаплазма парвум (Ureaplasma parvum). Они не имеют клеточной стенки, их цитоплазма окружена тонкой мембраной.
Живет уреаплазма в эпителии мочевого тракта и влагалища. Располагается на клеточных мембранах и размножается методом деления. Может многократно менять свою антигенную структуру и ускользать от иммунного ответа.
Как происходит заражение
Уреаплазма обнаруживается у 20% людей, не имеющих клинических симптомов болезни. Но они способны заражать окружающих, сами того не подозревая. Выделяют следующие механизмы распространения возбудителя:
- половой - во время сексуальных контактов;
- восходящий - из влагалища инфекция распространяется до придатков;
- гематогенный - с током крови, реализуется редко;
- транслокационный - из одного органа в другой;
- трансплацентарный - от больной матери к ребенку.
Ребенок может заразиться не только в период вынашивания, но и во время родов. Причем способ родоразрешения не имеет значения - это могут быть и естественные роды, и кесарево сечение.
Механизм развития болезни
В норме в женском влагалище работает целая система факторов защиты.
- Бели. В сутки выделяется примерно 20 мл физиологических белей, которые увлажняют среду, делая ее благоприятной для размножения полезной микрофлоры.
- Эпителий. Он постоянно слущивается и в составе белей выводится наружу. Если к нему прикрепляются микроорганизмы, то они тоже выходят.
- Микрофлора. Нормальный биоценоз представлен лакто- и бифидобациллами. Процент содержания остальных микроорганизмов незначителен. Лактобактерии занимают все питательные ниши, поэтому патогенам не остается субстрата для роста и размножения.
- Сосав среды. Кислая среда обеспечивается переработкой гликогена лактобактериями. Они же выделяют перекись водорода, которая является антисептиком.
- Иммуноглобулины. В слизистой присутствуют клетки лейкоцитарного ряда. Они синтезируют иммуноглобулины, способные активировать фагоциты на поглощение бактерий, вирусов и грибов.
Но уреаплазма способна изменять клеточный метаболизм и вызывать:
- нарушения обмена аминокислот и пептидов;
- хромосомные мутации в клетках;
- аутоиммунные реакции;
- увеличение синтеза простагландина;
- усиление коагуляции крови.
Не всегда лечение уреаплазмоза антибиотиками приводит к выздоровлению. Очень часто встречается носительство инфекции без клинических признаков.
К чему приводит уреаплазма при беременности
До беременности выявление незначительных концентраций уреаплазмы в мазках при отсутствии клинической картины воспаления не вызывает опасности. Но если у женщины часто происходят обострения инфекции, то это может иметь негативные последствия для репродуктивного здоровья и плода. Опасность уреаплазмы при беременности заключается в следующем:
- невынашивание плода;
- первичная и вторичная плацентарная недостаточность;
- задержка развития плода;
- внутриутробное инфицирование;
- пневмония у новорожденного.
У женщины уреаплазма может стать причиной хронического эндометрита. На фоне рецидивирующего воспаления матки изменяется ее способность к принятию оплодотворенной яйцеклетки. Это может проявиться в виде привычного невынашивания - двух и более выкидышей подряд в раннем сроке. У некоторых женщин тяжелым последствием становится бесплодие.
В условиях плацентарной недостаточности нарушается внутриутробное развитие ребенка. Такие дети страдают от гипоксии, не получают необходимое количество питательных веществ. Поэтому рождаются гипотрофичными - с низким весом и небольшим размером для своего срока.
Даже если малыш не заразится внутриутробно, присутствие инфекции в организме матери приводит к иммунным сдвигам. Последствия: после рождения ребенок больше подвержен различным заболеваниям.
Уреаплазма может сочетаться со схожей микоплазмой. Но гораздо опаснее, что часто уреаплазменная инфекция протекает одновременно с другими ИППП: гонореей, хламидиозом, трихомониазом.

Чем выдает себя микроб
Чаще всего уреаплазма присутствует в половых путях или мочеиспускательном канале бессимптомно. При нормальном состоянии микрофлоры она не вызывает воспалительной реакции. Причины для возникновения заболевания появляются при снижении местного и общего иммунитета. Это происходит:
- при беременности;
- во время гормональных перестроек;
- после тяжелых заболеваний;
- после переохлаждения;
- на фоне нарушения микрофлоры.
Но даже при воспалительном процессе уреаплазму не всегда удается обнаружить. Выявляемость увеличивается до 65-75% при:
- уретрите;
- вагините;
- бактериальном вагинозе;
- патологии шейки матки;
- невынашивании беременности.
От момента заражения до появления первых признаков у женщины может пройти несколько месяцев. При остром течении инфекции появляются следующие симптомы.
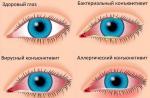
- Выделения . Обычно прозрачные, но их количество значительно увеличивается. При сочетании с другой инфекцией могут становиться мутными, желтоватыми, с неприятным запахом.
- Зуд. Чувство жжения, желание почесать возникает из-за раздражения выделениями и продуктами воспаления.
- Боль. Внизу живота может появиться тянущая боль. Иногда она имеет связь с половым актом.
Клинические проявления во время беременности обычно имеют вид кольпита, вагинита, уретрита. В редких случаях это может быть сальпингит. Для небеременных также характерен эндометрит.
Способы выявить возбудителя
Для беременных женщин обязательным исследованием является мазок на флору, который берется при постановке на учет, в середине срока и незадолго до родов. В остальных случаях исследование проводится при появлении жалоб на выделения или зуд в половых путях. Особенностью уреаплазмы является то, что ее практически невозможно выявить в обычном мазке. Необходимы специальные исследования на уреаплазмоз. Но они не проводятся всем поголовно. Рекомендуется обследовать следующих женщин:
- с неясным бесплодием;
- при невынашивании;
- при замершей беременности;
- при мертворождении в анамнезе.
Мужчины обязательно обследуются на уреаплазмоз только в случае, если собираются стать донорами спермы.

Методы исследования
Исследование проводится разными способами. Материалом для него могут выступать:
- соскоб из мочеиспускательного канала;
- мазок из шейки матки или заднего свода влагалища;
- утренняя порция мочи.
Анализ на основе утренней мочи проводится молекулярно-биологическим методом, который очень редко используется в России. Основными способами диагностики являются следующие.
- Культуральный . Посев на питательные среды отделяемого из влагалища позволяет получить чистые колонии микроорганизмов. Норма находится на границе ниже 104 КОЕ. Если при этом отсутствуют признаки воспаления, то женщина признается здоровой.
- ПЦР . В настоящий момент используется методика не только обнаружения ДНК возбудителя, но и определения его количества. В качестве материала используют соскоб из влагалища. Нормой принято считать 104 копии ДНК и менее. Расшифровка анализа также позволяет установить конкретный вид уреаплазмы - уреалитикум или парвум.
- Серологический . Методика основана на выявлении антител к уреаплазме. В зависимости от сочетания и титров иммуноглобулинов можно определить стадию течения воспаления: это первичное инфицирование, хроническое заболевание или ремиссия. Эта методика помогает при диагностике невынашивания беременности, причин выкидыша и для обследования новорожденных с врожденной инфекцией. Но для установления факта инфицирования этот способ не применяют.
Мазок у женщины можно брать только через две недели после лечения антибиотиками, если планируется культуральное исследование. И через 30 дней, если необходима ПЦР-диагностика.
Проявления уреаплазмоза неспецифические, поэтому необходимо дифференцировать болезнь от других половых инфекций и дисбиоза влагалища. Для этого делают мазок на степень чистоты, а также ПЦР-диагностику остальных инфекций.
Лечить или оставить
Многие микроорганизмы является условно-патогенными. Но при беременности вопрос лечить или нет уреаплазму, связан с возможным риском для ребенка. Таблица с клиническими рекомендациями определяет следующий подход.
- Нет признаков воспаления . Если при этом выявляется менее 104 КОЕ уреаплазм, женщина признается здоровой, лечение не проводится.
- Нет воспаления, но много уреаплазм . У небеременных лечение не требуется. Уреаплазма во время беременности лечится у женщин с осложнениями в анамнезе, при привычном невынашивании. Лечат также бесплодные пары.
- Есть и воспаление, и уреаплазмы . Лечение проводится всем.



Приветствую всех постоянных и новых читателей нашего сайта! Уже не одну тему мы посвятили беременности и подготовке к ней. Но вопросов остаётся ещё много. Недавно ко мне обратилась одна из читательниц: во время гинекологического осмотра у неё, на 6 месяце беременности обнаружили уреаплазму. Девушку очень испугали тем, что теперь остаётся только молиться: уреаплазма при беременности последствия для ребёнка может дать самые серьёзные. Так ли это? Узнаем в конце сегодняшней беседы.
Поделитесь-ка, дорогие девушки и женщины, сколько раз в году вы наносите визит к главному нашему врачу, гинекологу? Кто-то дважды в год исправно проверяется на наличие инфекций и различных патологий, а другие и за 5 лет ни разу не сходили на обследование. А уж как халатно многие относятся к беременности! Не устану повторять: лучше трижды перестраховаться и спокойно наслаждаться вынашиванием малыша, чем недообследоваться, не заметить «болячку» и потом бояться, как бы она не навредила крохе.
Какие анализы нужно сдавать при планировании беременности, я уже рассказывала в предыдущих темах. По-хорошему ИППП должны быть выявлены ещё на этапе подготовки в зачатию, чтобы успеть пролечиться. В норме в нашем организме кроме полезных лактобактерий содержится около 5-10% патогенных микроорганизмов. Они до поры до времени «сидят» тихо, никак не давая о себе знать.
Беременность снижает иммунитет, так как все силы бросаются на сохранение и вынашивание. И тут «болячки» начинают проявлять себя во всей красе. Уреаплазмоз выявляется примерно у 70% женщин! Первые его симтомы появляются через 4 недели в виде незначительных выделений слизи. Иногда мы их даже не замечаем, они проходят, но при беременности вирус начинает действовать с удвоенной силой.
Уреаплазма при беременности: последствия для ребёнка
Как передаётся уреплазма? В первую очередь, половым путём. Возможно и заражение через предметы личной гигиены (полотенца, бельё больного). Но есть ещё два пути: внутриутробный (когда малыш заражается через инфицированную амниотическую жидкость), и при прохождении плода через родовые пути.
Маме болезнь может грозить воспалением придатков и матки, гнойным эндометритом уже после родов. Малышу же может не поздоровиться ещё больше. Уреаплазмоз часто вызывает прерывание беременности из-за разрыхления шейки матки. Это самое опасное последствие. Если инфекция поразит плаценту, то почти наверняка разовьётся и фетоплацентарная недостаточность, развитие и рост малыша будут протекать медленнее.
В процессе родов крохи заражаются чаще, чем в животе у мамы. Бактерия начинает атаковать стерильный организм и в итоге у младенцев развиваются , поражается дыхательная система, страдает ЦНС. У таких деток впоследствии начинаются головные боли, они становятся нервными и легко возбудимыми, развивается синдром . У девочек мамиными вирусами заражаются гениталии.
Уреаплазма: лечить или калечить
Все последствия уреаплазмоза во время беременности пока недостаточно изучены, но и известных уже сведений достаточно, чтобы уверенно сказать: лечить уреаплазму необходимо! Но чем лечить, спросите вы, неужели антибиотиками, как и большинство половых инфекций? Да, и ими в том числе. Раньше этот вирус считали чуть ли не 100% показанием к аборту, разумеется, на ранних сроках. Считалось, что если плод и выживет после заражения, то родится с серьёзными патологиями.
Действительно, инфицирование в первом триместре может привести к последствиям, однако современная медицина выступает против прерывания беременности, и за лечение уреаплазмоза. Тем более препараты нового поколения позволяют сделать это практически без вреда для ребёнка.
Если нет угрозы выкидыша и других серьёзных осложнений, то доктора рекомендуют начинать лечиться после 30 недели беременности, чтобы не нанести вред плоду. Некоторые врачи говорят, что можно начинать терапию и в 20 неделек, когда все органы у крохи уже сформированы. В любом случае, все действия вы будете предпринимать только после тщательного обследования, следуя ремкомендациям своего гинеколога. Обычно для диагностики уреаплазмоза в медицине применяют ПЦР (полимеразно-цепная реакция) и БАК-посев.
Готовьтесь к тому, что лечиться придётся и вам, и вашему супругу, чтобы избежать повторного заражения.
Лечение будет комплексным и включать в себя:
- Антибиотики (обычно назначаются наиболее безопасные, из класса «макролиды», к примеру, Эритромицин)
- Иммуномодуляторы, чтобы поддержать в норме иммунитет
- Восстанавливающие средства для влагалищной микрофлоры.
Перед лечением может потребоваться очистка кишечника энтеросорбентами. Курс длится около 4 недель. На всём его протяжении доктора рекомендуют тщательно следить за питанием, употреблять больше фруктов и овощей, а также молочной и кисло-молочной продукции. Спустя пару месяцев гинеколог вновь возьмёт мазок. Если он окажется чистым: ура! Уреаплазму удалось изгнать из организма.
Гигиена и профилактика
Если вы входите в 30 счастливых процентов женщин, не знакомых с уреаплазмой, то наверняка соблюдаете меры личной гигиены и профилактики. Остальным рассказываю. Снова прописные истины, но лучше ещё раз повторить и запомнить, чем в момент беременности оказаться в группе риска.
- Всегда соблюдайте личную гигиену, носите бельё только из натуральных материалов.
- Используйте лишь свои средства гигиены, включая зубные щётки, мочалки, полотенца.
- Не меняйте половых партнёров слишком часто. О случайных связях вообще умолчу, надеюсь, мы с вами не настолько легкомысленны.
- Предохраняйтесь презервативами.
- Раз в полгода обследуйтесь у гинеколога.
- Планируйте беременность заранее, и пройдите с партнёром или супругом
Будьте осторожнее, при малейших симптомах обращайтесь к врачу. Завершить сегодняшнюю тему предлагаю вам. Для это прошу заглнять на форум и оставить отзывы по теме различных половых «болячек» в период беременности. Расскажите, как вам удалось их обнаружить и вылечить, какие последствия ожидали вас после.
Если у вас возникли какие-то вопросы после прочтения, с удовольствием отвечу! До новых публикаций, всем не болеть!